
Diabetes hoeft geen belemmering te zijn om actief te leven – integendeel, regelmatig bewegen kan juist een krachtig hulpmiddel zijn om je bloedsuiker beter te reguleren, je conditie te verbeteren en je algehele welzijn te versterken. Toch brengt bewegen met diabetes wel wat extra aandachtspunten met zich mee. Hoe houd je je bloedsuikerspiegel stabiel tijdens het sporten? Wat zijn geschikte activiteiten? In deze blog ontdek je hoe je op een veilige en effectieve manier kunt sporten met diabetes, met praktische tips en adviezen op maat.
Naast bewegen speelt voeding ook een cruciale rol in het verhaal omtrent diabetesl. In deze blog vertel ik meer over de voordelen van bewegen en zal voeding niet aan bod komen.
LET OP: dit is geen medisch advies het is een ondersteunende blog gericht op een actieve levensstijl. Bespreek altijd met je arts wat of hoe je dit verder kan aanpakken. Zeker in samenhang met medicatie
Diabetes is een chronische aandoening waarbij je bloedsuikergehalte verhoogd is. Aan de basis ligt vaak een gebrekkige productie van of resistentie voor het hormoon insuline. In beide gevallen kunnen de cellen onvoldoende suiker (glucose) opnemen, waardoor het zich ophoopt in het bloed. Deze situatie noemen we diabetes mellitus of in de volksmond ook wel ‘suikerziekte’ genoemd (Diabetes liga, z.d.).
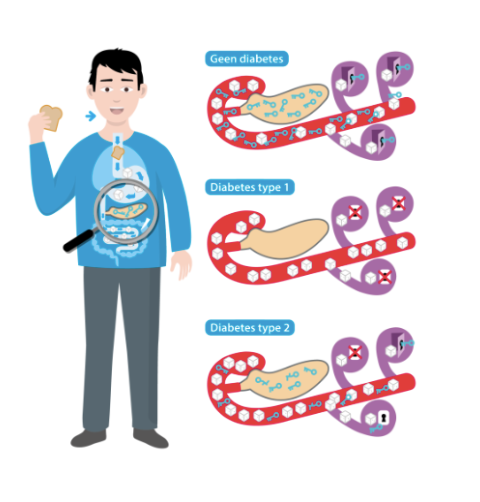
Bij diabetes type 1 is er geen productie van insuline (meer) in het eigen lichaam. Ten gevolge hiervan verhoogd de bloedsuikerspiegel. Dit type komt voornamelijk voor bij jongeren en volwassenen.
Type 2 diabetes is de meest voorkomende vorm, waarbij het lichaam niet of onvoldoende reageert op de geproduceerde insuline. Hierdoor stijgt het suikergehalte in het bloed. Daarnaast zijn de cholesterol en de bloeddruk ook vaak verhoogd.
Diabetes ten gevolge van andere ziekten, genetische defecten/syndromen, endocrinologische afwijkingen, medicijnen, immunologische afwijkingen of bepaalde infecties.
Tijdens de zwangerschap ontstaat een fysiologische insulineresistent, voornamelijk door placentaal geproduceerde hormonen die de werking van insuline verzwakken. Dit vormt een aanzienlijke metabole uitdaging voor de bètacellen van de pancreas, die verantwoordelijk zijn voor de insulinesecretie (uitscheiding van insuline). Indien de functionele reserve van deze bètacellen onvoldoende is — bijvoorbeeld door genetische predispositie, obesitas of pre-existente insulineresistentie — kan dit leiden tot het ontstaan van zwangerschapsdiabetes. Na de geboorte verdwijnt de insulineresistentie doorgaans snel, mede door het wegvallen van de placenta, wat meestal leidt tot een normalisatie van de glycemie. Echter, vrouwen met een voorgeschiedenis van zwangerschapsdiabetes behouden een verhoogd risico (tot 50%) op het ontwikkelen van type 2 binnen tien jaar na de geboorte.
LADA (Latent Autoimmune Diabetes in Adults): Een langzame vorm van type 1 diabetes die op latere leeftijd ontstaat. Wordt vaak verward met type 2, omdat insulinegebruik pas later nodig is. Ongeveer 15% van de type 2-diagnoses blijkt eigenlijk LADA te zijn.
MODY (Maturity Onset Diabetes of the Young): Een erfelijke vorm van diabetes die meestal op jonge leeftijd begint (10-25 jaar). Kan lijken op type 1 of 2. Ontstaat door een genetische afwijking en komt in meerdere varianten voor (vooral MODY 1, 2, 3 en 5 in Europa).
MIDD (Maternally Inherited Diabetes and Deafness): Een zeldzame erfelijke vorm die via de moeder wordt doorgegeven. Gaat gepaard met gehoorverlies en begint meestal tussen 30 en 50 jaar. Insulineproductie is verminderd.
Type 3c: Ontstaat door schade aan de pancreas (bijv. door ontsteking, kanker of operatie). Wordt vaak verkeerd gediagnosticeerd als type 1 of 2. Symptomen lijken op die types, maar oorzaak ligt bij een niet goed werkende pancreas.
Type 3 (Alzheimer): Een hypothetische vorm waarbij het brein geen insuline meer aanmaakt, wat mogelijk bijdraagt aan Alzheimer. De relatie met diabetes is nog onduidelijk en onderwerp van discussie.
Diabetes insipidus: Heeft niets met bloedsuiker te maken, maar met vochtbalans. Door een verstoord regulatiesysteem in het brein of de nieren ontstaat overmatig plassen en risico op uitdroging. Er zijn vier vormen, o.a. hormonaal, genetische overdracht of zwangerschap gebonden.
Duurtraining
Duurtraining is gericht op het verbeteren van het aerobe uithoudingsvermogen, waarbij langdurige, herhaalde bewegingen van grote spiergroepen centraal staan. Voorbeelden zijn wandelen, joggen, fietsen en zwemmen. Voor mensen met diabetes type 2 kan regelmatige duurtraining bijdragen aan het verlagen van het HbA1c-gehalte, triglyceriden, bloeddruk en insulineresistentie. Verder vermindert matige tot intensieve duurinspanning het risico op sterfte door hart- en vaatziekten en verlaagt het de totale sterftekans. Het gunstigste effect wordt bereikt bij minimaal 150 minuten training per week. Er wordt aangeraden niet meer dan twee dagen rust tussen trainingen te laten, omdat dit de insulinegevoeligheid bevordert. Na inspanning nemen spieren makkelijker glucose op, en dit effect houdt tot 48 uur aan (bij lage intensiteit > 60 minuten tot 24 uur).
High-intensity interval training (HIIT)
HIIT is een intensieve vorm van duurtraining die de gevoeligheid voor insuline kan verhogen en helpt bij het verbeteren van de glycemische controle bij volwassenen met diabetes type 2. Omdat de effecten en veiligheid van HIIT niet voor iedereen duidelijk zijn, wordt deze vorm van training alleen aangeraden voor mensen die stabiel zijn en al ervaring hebben met regelmatige matig-intensieve trainingen. Het wordt geadviseerd om HIIT onder begeleiding te starten, zie verder (Colberg et al., 2016).
Krachttraining
Voor mensen met diabetes type 2 kan krachttraining voordelen opleveren zoals toename van spiermassa, betere lichaamssamenstelling, meer kracht, beter fysiek functioneren, mentale gezondheid, botdichtheid en verbeterde bloeddruk, vetwaarden en cardiovasculaire gezondheid. Het advies is om minstens twee keer per week krachttraining te doen, met 1 tot 3 sets van 10–15 herhalingen en 8–10 oefeningen per sessie (Gordon, Benson, Bird, & Fraser, 2009) (Colberg et al., 2016).
Lenigheids- en balansoefeningen
Oefeningen gericht op flexibiliteit en balans verbeteren de gewrichtsbeweeglijkheid en kunnen het risico op vallen verlagen, ook bij mensen met zenuwschade (neuropathie). Training kan ook het reactievermogen laten toenemen, wat de kans op vallen verlaagd (Morrison, Colberg, Parson, & Vinik, 2014).. Hoewel er beperkt bewijs is, suggereren sommige onderzoeken dat yoga de glycemische controle, lipiden niveaus en lichaamssamenstelling kan verbeteren. Tai chi kan de bloedsuikerspiegel, balans, symptomen van neuropathie en levenskwaliteit positief beïnvloeden. Ze worden aanbevolen als aanvulling op kracht- en duurtraining, niet als vervanging. Voor ouderen of mensen met neuropathie is 2–3 keer per week yoga, tai chi of balansoefeningen aanbevolen (Colberg et al., 2016).
Combinatie van kracht- en duurtraining (Concurrent training)
Het combineren van kracht- en duurtraining geeft betere resultaten voor de glycemische controle dan wanneer slechts één van de twee wordt gedaan. Deze gecombineerde aanpak biedt het grootste voordeel voor mensen met diabetes type 2 (Colberg et al., 2016).
Bewegen helpt op lange termijn complicaties voorkomen bij diabetes type 2
Lichaamsbeweging verlaagt de bloeddruk en vermindert het risico op hart- en vaatziekten. Hoewel het lastig is om direct bewijs te leveren voor het lange-termijneffect op complicaties, tonen studies aan dat beweging een positief effect heeft op bloedsuiker, bloeddruk en cholesterol (bewegen met cholesterol). De Amerikaanse Look AHEAD-studie (2016), waarin meer dan 5.000 mensen met diabetes type 2 intensieve leefstijlbegeleiding kregen, liet zien dat bewegen op korte termijn leidt tot betere glycemische instelling, gunstige effecten op de bloeddruk, lipiden niveaus, kleine microvasculaire complicaties en de levenskwaliteit. Verbetering van de bloedsuikerspiegel vertaalt zich echter pas na 5 tot 10 jaar in minder grote (micro)vasculaire complicaties. Na tien jaar bleek dat deelnemers die in het eerste jaar minstens 10% van hun gewicht verloren, 21% minder risico liepen op hartinfarcten, beroertes of een overlijden hieraan. Alleen het verbeteren van de conditie (met ten minste 2 MET’s) verminderde het risico op vaatziekten, maar niet specifiek op beroertes of hartinfarcten (Wing et al., 2013) (Look AHEAD Research Group et al., 2016)
Timing van beweging
Het tijdstip van bewegen beïnvloedt de bloedglucoseregulatie. Bewegen direct na het eten vermindert de kans op een hyperglycemie. Tien minuten bewegen (bv. wandelen) na elke maaltijd verlaagt de bloedsuiker gemiddeld met 12% met een groter effect na het ontbijt dan na de lunch (Kanaly et al., 2022) en tot 22% na het avondeten. Dit effect is groter dan dat van een halfuur bewegen op een willekeurig moment van de dag (Reynolds, Mann, Williams, & Venn, 2016). Een multimodaal trainingsprogramma leidt tot het verbeteren van de nuchtere glucose (A1C) en de HOMA-IR (= de index die weergeeft hoe hoog de insulineresistentie is en dus ook hoe groot het risico is op voornamelijk diabetes type 2) (Kanaly et al., 2022).
Zittijd onderbreken verlaagt glucosewaarden tot de volgende ochtend
Uit onderzoek blijkt dat het elke 30 minuten onderbreken van zittijd met drie minuten lichte beweging (zoals wandelen of gymnastiek), zorgt voor een daling van de gemiddelde bloedsuiker met 2–3 mmol/L. Dit effect houdt aan tot in de nacht en zelfs de ochtend erna. (Dempsey et al., 2017)
| Type | Effecten | Richtlijnen |
| Duurtraining | Verhoogt aerobe capaciteit Verlaagt hbA1c Verlaagt triglyceriden Verlaagt bloeddruk Verlaagt insulineresistentie Verlaagt sterfte door cardiovasculaire aandoeningen | Minstens 150 min/week Maximaal 2 rustdagen tussen de sessies Wandelen, fietsen, joggen, zwemmen, roeien etc. |
| Krachttraining | Verhogen spiermassa Verhogen kracht Verhogen botdichtheid Verhogen insulinegevoeligheid Betere lichaamssamenstelling Verbeteren mentale gezondheid Verbeteren cardiovasculaire gezondheid | Minstens 2 dagen/week 1-3 sets / 10 – 15 herhalingen / 8 – 10 oefeningen |
| Concurrent training | Combinatie van krachttraining en duurtraining | Meest effectieve aanpak voor glycemische controle Best onder begeleiding opstarten |
| HIIT training | Verbeteren insulinegevoeligheid Verbeteren bloedglucose | Risicovol bij weinig ervaring Opstarten onder begeleiding |
| Mobiliteit & balans | Verbeteren van gewrichtsbeweeglijkheid Verlagen van valrisico Positief effect van yoga en tai chi op bloedglucose, lipiden en levenskwaliteit | Aanvulling op andere trainingen 2 – 3 keer/week |
| Zittijden doorbreken | Verlagen van bloedglucose met 2 – 3 mmol/liter Langdurig effect tot ochtend nadien | Elke 30 minuten zitten doorbreken |
Voor mensen die insuline gebruiken, met name bij gebruik van een basaal-bolus schema of mixinsulines, is het belangrijk om aanpassingen te maken rondom sportmomenten.
Als iemand binnen twee tot drie uur na het toedienen van snelwerkende insuline (zoals bij maaltijden of via mix insuline) wil sporten, is een dosisaanpassing vaak noodzakelijk. Wordt er pas vier uur na de insuline-injectie gesport, dan kan meestal de standaard hoeveelheid snelwerkende insuline worden gebruikt.
Bij langdurige (meer dan een uur) en matige tot intensieve inspanning is het vaak nodig om extra koolhydraten te eten, zowel voor als na het sporten.
Na het sporten kan de bloedsuiker alsnog dalen (hypoglycemie), vooral door verhoogde insulinegevoeligheid en doordat spieren glucose opnemen om hun glycogeenvoorraden aan te vullen. Dit betekent dat na het sporten soms minder insuline nodig is bij de maaltijden. Ook kan het verstandig zijn om de dosis langwerkende of mix insuline ’s avonds te verlagen om nachtelijke hypo’s te voorkomen.
Bij zware inspanning kunnen extra koolhydraten (zoals druivensuiker) nodig zijn, zowel voorafgaand als tijdens het sporten. Bij een te lage insulinevoorraad bestaat het risico op hyperglykemie en ketonvorming. Dat komt doordat glucose niet in de cellen terechtkomt zonder voldoende insuline. Het lichaam gaat dan via gluconeogenese (glucoseproductie uit eiwitten en vetten) werken, wat tot een te hoge bloedsuiker kan leiden. Ook ontstaat vetverbranding (lipolyse), waarbij ketonen gevormd worden als alternatief energiebron.
Er wordt over het algemeen een verschil gezien tussen bewegen met en bewegen zonder begeleiding (Waarom is begeleiding belangrijk?). Duur- of krachttraining bij mensen met diabetes type 2 die onder begeleiding plaatsvindt, zorgt voor een verlaging van het HbA1c, ongeacht of er daarnaast een dieet gevolgd wordt. Zonder begeleiding leidt het alleen tot een verlaging in het HbA1c wanneer er ook een dieet gevolgd wordt. Dat betekent niet dat duur- en krachttraining bij iedereen met diabetes type 2 altijd onder begeleiding plaats moet vinden. Indien iemand ertoe in staat is, kan volgens het stepped care principe zelfstandig gestart worden met duur – of krachttraining en een aangepast voedingspatroon. Als tijdens het monitoren blijkt dat dit onvoldoende effect oplevert kan worden overgeschakeld naar training onder begeleiding.
Algemeen: Bij meer dan 30 minuten matig-intensieve inspanning is het risico op een hypo aanwezig. Denk aan insulinedosis verlagen of extra koolhydraten innemen.
Vooral bij een basaal-bolus schema moet insuline worden aangepast.
Bewegen is een belangrijk onderdeel binnen het behandelplan van diabetes. We sluiten af met een algemeen overzicht en de richtlijnen omtrent beweging bij Diabetes:
Het kan zeker nuttig zijn om ondersteuning te zoeken voor jouw persoonlijke traject van beweging met diabetes. Het belang van begeleiding is ook hier essentieel.
Graag herhalen we dat deze blog louter informatief is en dus GEEN medisch advies.
Jelle Nuyts
Colberg, S. R., Sigal, R. J., Yardley, J. E., Riddell, M. C., Dunstan, D. W., Dempsey, P. C., … Tate, D. F. (2016). Physical Activity/Exercise and Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care, 39(11), 2065–2079. https://doi.org/10.2337/dc16-1728
Dempsey, P. C., Blankenship, J. M., Larsen, R. N., Sacre, J. W., Sethi, P., Straznicky, N. E., … Dunstan, D. W. (2017). Interrupting prolonged sitting in type 2 diabetes: nocturnal persistence of improved glycaemic control. Diabetologia, 60(3), 499– 507. https://doi.org/10.1007/s00125-016-4169-z
Gordon, B. A., Benson, A. C., Bird, S. R., & Fraser, S. F. (2009). Resistance training improves metabolic health in type 2 diabetes: a systematic review. Diabetes Research and Clinical Practice, 83(2), 157–75. https://doi.org/10.1016/j.diabres.2008.11.024
Hirsch, F., Bonarius, S., & Lamers, C. (2023). Handreiking diabetes (Door NHG). Geraadpleegd op 09 mei 2025 https://www.unicum-huisartsenzorg.nl/assets/uploads/20230914-Handreiking-DM.pdf
Kanaley, J. A., Colberg, S. R., Corcoran, M. H., Malin, S. K., Rodriguez, N. R., Crespo, C. J., Kirwan, J. P., & Zierath, J. R. (2022). Exercise/Physical Activity in Individuals with Type 2 Diabetes: A Consensus Statement from the American College of Sports Medicine. Medicine & Science in Sports & Exercise, 54(2), 353–368. https://doi.org/10.1249/mss.0000000000002800
Kleijn, R. (2022). Diabetes mellitus, zoveel meer dan type 1 en 2. Podopost, 30–33. Geraadpleegd op 09 mei 2025 via https://pmc.ncbi.nlm.nih.gov/articles/PMC9360638/pdf/12480_2022_Article_2101.pdf
Look AHEAD Research Group, Gregg, E., Jakicic, J., Blackburn, G., Bloomquist, P., Bray, G., … Yanovski, S. (2016). Association of the magnitude of weight loss and changes in physical fitness with long-term cardiovascular disease outcomes in overweight or obese people with type 2 diabetes: a post-hoc analysis of the Look AHEAD randomised clinical trial. The Lancet Diabetes & Endocrinology, 4(11), 913–921. https://doi.org/10.1016/S2213-8587(16)30162-0
Reynolds, A. N., Mann, J. I., Williams, S., & Venn, B. J. (2016). Advice to walk after meals is more effective for lowering postprandial glycaemia in type 2 diabetes mellitus than advice that does not specify timing: a randomised crossover study. Diabetologia, 59(12), 2572–2578. https://doi.org/10.1007/s00125-016-4085-2
Wat is diabetes? | Diabetes Liga. (z.d.). Diabetes Liga. Geraadpleegd op 02 mei 2025 via https://www.diabetes.be/nl/leven-met-diabetes/wat-diabetes#top.
Wing, R. R., Bolin, P., Brancati, F. L., Bray, G. A., Clark, J. M., Coday, M., … Yanovski, S. Z. (2013). Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes. The New England Journal of Medicine, 369(2), 145–54. https://doi.org/10.1056/NEJMoa1212914
Zwangerschapsdiabetes. (z.d.). UZ Leuven. Geraadpleegd op 02 mei 2025 via https://www.uzleuven.be/nl/zwangerschapsdiabetes.